روماتیسم پوستی چیست؟ + آیا روماتیسم پوستی درمان دارد؟
بیماریهای مرتبط با روماتیسم ذاتا به مفاصل بدن مربوط میشوند، بااینحال انواع مختلف این بیماری و داروهایی که برای کنترل آن تجویز میشوند میتوانند بر پوست تأثیر بگذارند. آیا علائم پوستی اختلالات روماتیسمی را میشناسید؟ چگونه میتوان علائم پوستی روماتیسم را تشخیص داد؟ آیا علائم پوستی بیماریهای روماتیسمی قابلدرمان هستند؟ در ادامه این مقاله با ما همراه باشید تا روماتیسم پوستی با علائم پوستی اختلالات روماتیسمی، تشخیص و درمان آنها بیشتر آشنا شوید.
بیماری روماتیسم
روماتیسم چیست؟ روماتیسم به گروهی از بیماریهای خود ایمنی گفته میشود که در آنها سلولهای سیستم ایمنی بهجای حمله به عوامل بیماریزا، اشتباهاً به مفاصل بدن حمله میکنند و باعث بروز علائم مختلف این بیماری میشوند. این بیماری بیشتر در افراد مسن شایع است، اما بروز آن در افراد جوانتر دور از انتظار نیست. علائم روماتیسم عمدتا مربوط به مفاصل و بدشکلی آنها است، اما بااینحال بیش از ۴۰ درصد بیماران مبتلا به روماتیسم علائم غیر مفصلی را هم تجربه میکنند. مناطقی که در بیماری روماتیسم هدف قرار میگیرند عبارتاند از:
- پوست
- چشمها
- ریهها
- قلب
- کلیهها
- غدد بزاقی
- بافت عصبی
- مغز استخوان
- رگهای خونی
یک مطالعه که در سال ۲۰۱۵ انجام شد، نشان داد که تنها ۲۶ درصد از بیماران مبتلا روماتیسم دچار علائم پوستی این بیماری میشوند. همچنین این تحقیق نشان داد که بیمارانی که دچار مشکلات پوستی هستند، در صورت ابتلا به روماتیسم علائم پوستی شدیدتری را تجربه خواهند کرد.
علائم روماتیسم پوستی
برخی علائم پوستی روماتیسم جدیتر از سایرین هستند و ممکن است به دلیل خود بیماری یا داروهایی که برای مدیریت آن تجویز میشوند، ایجاد شوند. در ادامه راجع به علائم روماتیسم پوستی در اثر خود بیماری روماتیسم و همچنین مصرف داروهای آن بیشتر توضیح میدهیم. علائم زیر علائمی هستند که در اثر عوارض بیماریهای روماتیسمی در پوست ایجاد میشوند. برخی از مشکلات پوستی که در اثر ابتلا به روماتیسم ایجاد میشوند عبارتاند از:
- لوپوس اریتماتوز جلدی
- واسکولیت روماتوئید
- ندول روماتوئیدی
- درماتوز نوتروفیلیک
- مورفیا (اسکلرودرمی محدودشده)
- سندرم شوگرن (Sjogren’s syndrome)
- اسکلرودرمی (اسکلروز سیستمیک پیشرونده)
- درماتومیوزیت (Dermatomyositis)
- پلیکندریت عودکننده
- اسکلروادم (Scleroderma)
- اسکلرومیکسوادم (Scleromyxedema)
در ادامه برخی از مهمترین عوارض پوستی روماتیسم را بررسی میکنیم. توصیه میکنیم اگر این علائم پوستی را در خود یا اطرافیانتان مشاهده کردید، در اسرع وقت به پزشک مراجعه کنید.
ندولهای روماتوئیدی و روماتیسم پوستی
ندولهای روماتوئیدی، شایعترین تغییر پوستی در بیماران مبتلا به روماتیسم مفصلی است و تقریباً از هر چهار بیمار یک نفر را تحت تأثیر قرار میدهد. این ندولها معمولاً در مبتلایان به روماتیسم با سرم مثبت ایجاد میشوند. منظور از سرم مثبت بودن بیماران، وجود فاکتور روماتوئیدی (RF) یا Anti CCP در سرم آنها است. این عوامل نوعی آنتیبادی بوده و باعث ملتهبشدن مفاصل میشوند.
ندولها یک سری تودههای گوشتی رنگی هستند که دقیقا در زیر پوست ایجاد میشوند. ندولها ممکن است نرم یا سفت باشند و گاهی هم تقریبا بهاندازه لیمو رشد میکنند. این ندولها معمولاً در مناطقی ازجمله انگشتان دست، آرنج و ساعد، پاها و حتی در ریهها ایجاد میشوند.
اغلب اوقات ندولهای روماتیسمی بدون درد و نسبتاً کوچک هستند، اما گاهی ممکن است باعث مختل شدن حرکت دست یا انگشتان فرد مبتلا شوند. در برخی موارد، ندولها میتوانند به اعصاب آسیب برسانند. درصورتیکه ندولها عفونی شوند، زخم باز و بسیار دردناک روی پوست ایجاد کنند، پزشک برای انجام بیوپسی از زخمها شما را به متخصص پوست ارجاع میدهد.
درمان ندولهای روماتوئیدی
در اکثر مواقع پزشکان ندولهای روماتیسمی کوچک یا دارای رشد آهسته را به حال خود رها میکنند و درمان خاصی توصیه نمیکنند؛ اما اگر ندولها دردناک بوده و بر تحرک بیمار تأثیر گذاشته باشند، پزشک درمان دارویی را شروع میکند. برای مثال ممکن است پزشک فرد مبتلا را از مصرف داروی متوتروکسات که یکی از داروهای بیماری روماتیسم است، منع کند.
عدم مصرف این دارو باعث توقف رشد این ندولها میشود. تحقیقات نشان داده که در حدود ۷۰ درصد مواقع، توقف مصرف متوترکسات در بیماران باعث پسرفت ندولهای پوستی میشود. در مواردی که ندولها عفونی باشند و باعث ایجاد زخمهای پوستی شوند، پزشک از دیگر راههای درمانی مثل جراحی و تزریق استروئید کمک میگیرد.
واسکولیت روماتوئید و روماتیسم پوستی
هنگامیکه فردی مبتلا به بیماریهای روماتیسمی باشد، رگهای خونی وی بهخصوص رگهای کوچکتر دچار التهاب میشوند. التهاب رگها در بیماری روماتیسم تحت عنوان واسکولیت روماتوئید (RV) شناخته میشود. واسکولیت روماتوئید شیوع بسیار کمی دارد و تنها یک نفر را از هر ۱۰۰ بیمار مبتلا به RA را تحت تأثیر قرار میدهد.
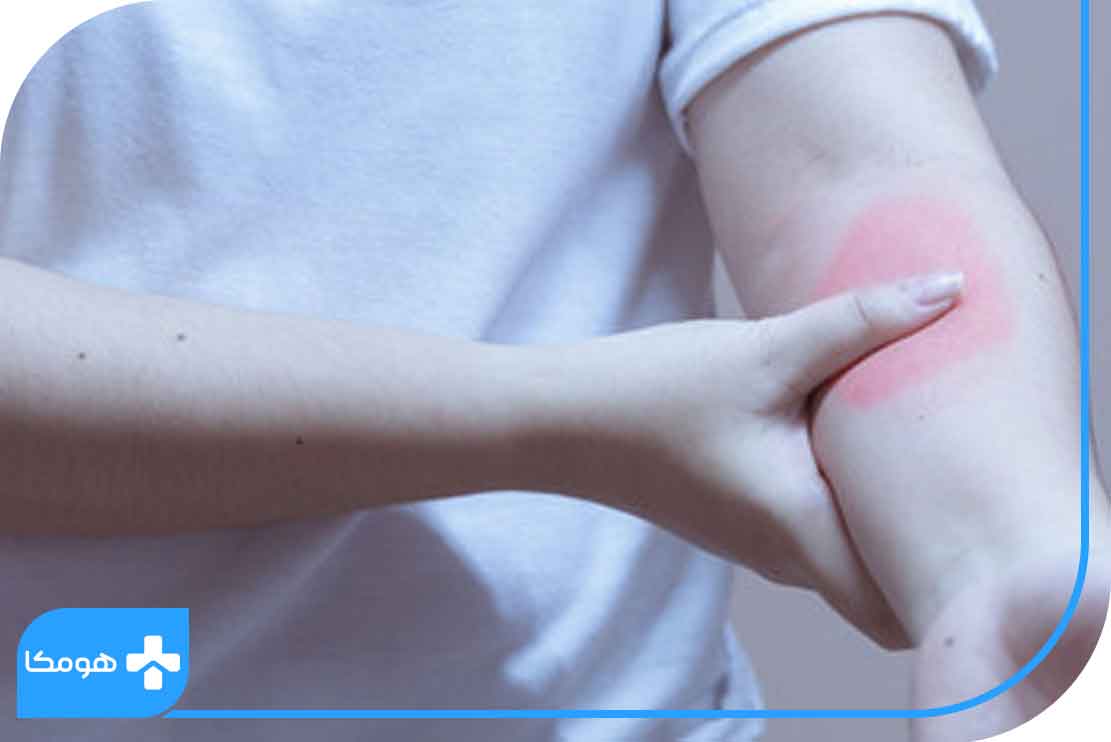
افراد دارای روماتیسم معمولاً بر روی پوست خود بهخصوص پوست پا، راشهای قرمز یا ارغوانی رنگ مشاهده میکنند. همچنین در موارد جدیتر بیماران ممکن است زخم یا ضایعات بنفش و بزرگ روی پاها و انگشتان خود ببینند.
واسکولیت روماتوئید بیشتر در پوست پا مشاهده میشود، اما ممکن است سایر قسمتهای بدن مانند کلیهها، ریهها یا حتی مغز را تحت تأثیر قرار دهد. واسکولیت روماتوئید در این مناطق منجر به ضعف عضلانی، درد قفسه سینه، گزگز و بیحسی در انگشتان دست یا پا میشود. در موارد پیشرفتهتر بیماری، واسکولیت روماتوئید میتواند باعث بروز عوارض شدیدتری مانند سکته مغزی یا حملات قلبی شود.
درمان واسکولیت روماتوئید چگونه است؟
پزشکان توصیه میکنند که به محض مشاهده هر نوع بثورات پوستی، بهویژه برجستگیها یا زخمهای بنفش رنگ فوراً به پزشک مراجعه کنید. پزشک پس از معاینه، شما را برای بیوپسی بافتی و تشخیص قطعی واسکولیت روماتوئید نزد متخصص پوست ارجاع میدهد. نحوه درمان واسکولیت روماتوئید به گسترده بودن این عارضه بستگی دارد.
اگر واسکولیت روماتوئید محدود به ناحیه کوچکی مانند انگشتان باشد، پزشک برای درمان از استروئید کمک میگیرد. درصورتیکه بیمار علائم شدیدتری مانند زخم پا و درد قفسه سینه داشته باشد، پزشک برای کنترل عوارض بیماری از داروهای سرکوبگر سیستم ایمنی، داروی متوترکسات یا تزریق وریدی ریتوکسیماب کمک میگیرد.
درماتوز نوتروفیلیک
درماتوز نوتروفیلیک یکی از عوارض بسیار نادر پوستی روماتیسم است و در کمتر از یک درصد بیماران یافت میشود. این عارضه بیشتر در بیمارانی یافت میشود که به درجات بالاتر روماتیسم مبتلا هستند. همچنین زنان مبتلا به روماتیسم پوستی بیشتر از مردان، در معرض خطر عارضه درماتوز نوتروفیلیک هستند. این عارضه پوستی به شکلهای مختلفی ظاهر میشود، اما تمامی اشکال آن حاوی غلظت بالایی از گلبولهای سفید به نام نوتروفیلها هستند. علاوه بر این بیماران مبتلا به درماتوز نوتروفیلیک درجات مختلف تب را هم تجربه میکنند.
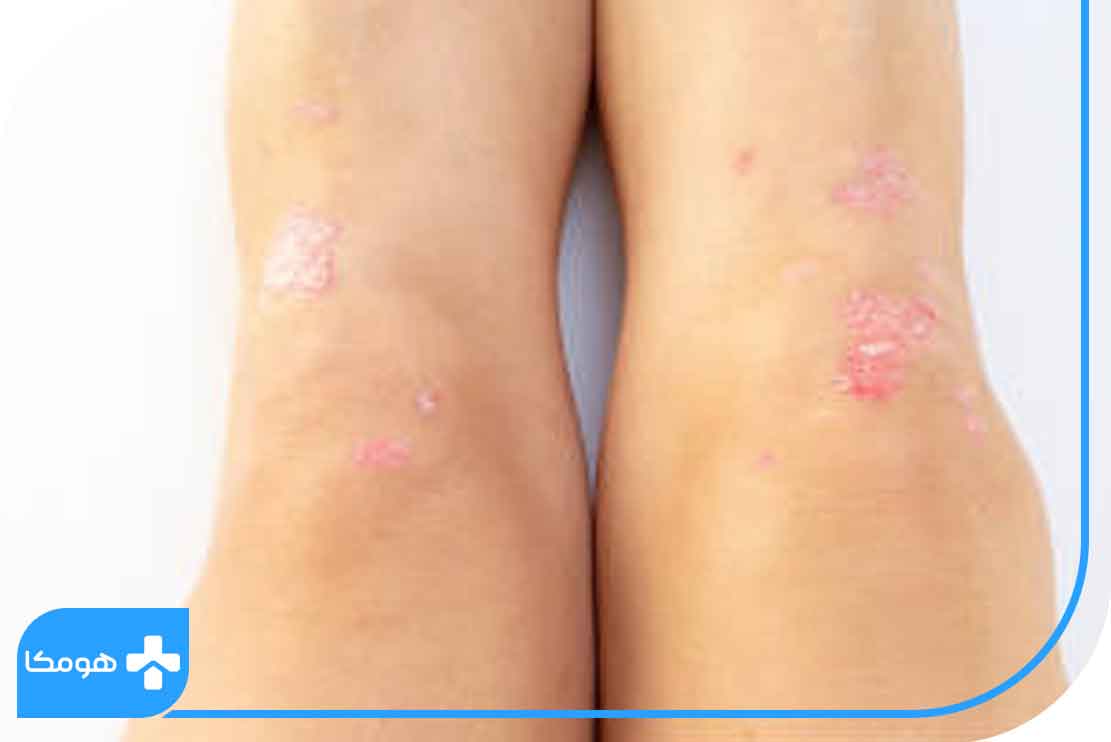
درماتوز نوتروفیلیک به شکل پلاکهای پوستی در روی پاها، قفسه سینه و صورت یافت میشود. گاهی هم این عارضه به شکل زخمهای پوستی بزرگ و ملتهب یا بثورات پوستی مداوم که از بین نمیرود، در روی ساق پاها ظاهر میشود. همچنین ممکن است این زخمها دارای چرک باشند یا فقط به شکل برجستگیهای برآمده و ارغوانی رنگ بر روی پوست ایجاد شوند.
درماتوز نوتروفیلیک ممکن است بهطور خود به خودی از بین برود، اما گاهی میتواند بهصورت تهاجمی عمل کرده و دیگر بخشهای بدن مثل چشمها را مورد هدف قرار دهد. بهطورکلی تمامی افرادی که دارای بثوراتی شبیه به درماتوز نوتروفیلیک هستند باید به پزشک مراجعه کنند.
درمان درماتوز نوتروفیلیک به چه صورت است؟
قبل از شروع درمان برای عارضه درماتوز نوتروفیلیک، ابتدا پزشک با کمک بیوپسی علت دقیق این عارضه و نوع آن را تشخیص میدهد. بهطورکلی پزشکان هرگونه بثورات جدید پوستی، بهخصوص آنهایی را که پایدار هستند مورد ارزیابی و بررسی قرار میدهند. برای مشکل درماتوز نوتروفیلیک پزشک از روشهای درمانی مختلفی کمک میگیرد. برای مثال درمان درماتوز نوتروفیلیک شامل موارد زیر است:
- دوزهای بالای داروهای استروئیدهای خوراکی
- کرمهای استروئیدی موضعی
- هیدروکسی کلروکین
استفاده از هر کدام از این روشهای درمانی به تشخیص پزشکی و شدت بیماری بستگی دارد.
روماتیسم پوستی و داروها
بیماران مبتلا به روماتیسم داروهای مختلفی دریافت میکنند. تحقیقات نشان داده که برخی از این داروها میتوانند منجر به ایجاد مشکلات پوستی در بیماران شوند. به همین دلیل در این بخش به معرفی برخی از مشکلات پوستی روماتیسم که در اثر داروهای این بیماری ایجاد میشوند، توضیح میدهیم. شناخت این علائم و مشکلات به تشخیص و درمان بهموقع آنها کمک میکند.
روماتیسم پوستی و کبودی آسان
بسیاری از بیماران مبتلا به روماتیسم پوستی از کبود شدن خود شکایت دارند. کبودی آسان در بیشتر موارد مربوط به داروهایی است که خطر خونریزی را افزایش داده و منجر به ترومبوسیتوپنی (پلاکت خون پایین) میشوند. برای مثال یکی از داروهای روماتیسم، داروهای استروئیدی هستند که باعث تضعیف رگهای خونی بهخصوص در افراد مسن میشوند. علاوه بر این داروهای دیگر مثل متوترکسات ممکن است باعث افت پلاکتها شوند.
پوست بیماران پس از مصرف داروهای روماتیسم، بسیار نازک میشود، همچنین پوست آنها بهراحتی کبود شده و بیشتر از قبل در معرض بریدگی و خراش قرار میگیرد. همچنین پوست بیماران دچار خشکی شدید میشود. اگر انگشتان بیمار دچار تورم باشند، پوست این ناحیه بسیار سفت و نازک شده و بهآسانی کبود میشود. این مشکل بیشتر آزاردهنده است، اما پزشک احتمالاً تعداد پلاکت شما را بررسی میکند تا مطمئن شود که بهطور خطرناکی پایین نمیآید.
برای مقابله با عارضه کبودی آسان و کاهش تعداد پلاکتها در اثر مصرف داروهای روماتیسم، حفاظت و مراقبت شخصی بیماران یک نکته کلیدی است. پزشکان اذعان دارند که مصرف کرم مرطوبکننده و لوسیون بدن در این بیماران مهم است. همچنین بیماران باید اقدامات محافظتی پوست را جدی بگیرند بهعنوان مثال، اگر برای انجام کاری به بیرون از منزل میروند یا وقت زیادی را در حیاط و باغ میگذرانند، باید از دستکش و دیگر اقلام محافظتی استفاده کنند. پوشیدن دستکش از بریدگی، خونریزی و کبودی آسان جلوگیری میکند.
حساسیت به نور خورشید و روماتیسم پوستی
حساسیت به نور خورشید یکی دیگر از مشکلات پوستی مرتبط با مصرف داروهای روماتیسم است. این عارضه بهخصوص در بیمارانی که پلاکونیل و مینوسیکلین مصرف میکنند، شایع است. علاوه بر این داروی متوترکسات هم ممکن است باعث حساسیت به نور خورشید شود، اما این حساسیت بیشتر در نواحی دچار آفتابسوختگی قبلی مشاهده میشود.
به گفتهی creakyjoints بیماران مبتلا به این عارضه با قرارگرفتن در نور خورشید دچار آفتابسوختگی و تیرگی پوست میشوند. همچنین ممکن است این بیماران در اثر قرارگیری در معرض نور خورشید دچار بثورات پوستی شوند. این عارضه ممکن است دردناک باشد.
برای درمان و مقابله با حساسیت به نور خورشید در بیماران مبتلا به روماتیسم، پیشگیری بهترین گزینه است. درصورتیکه به این عارضه مبتلا هستید، بهتر است در سایه بمانید، کلاه و لباسهای آستین بلند بپوشید و حتماً از کرم ضدآفتاب مناسب استفاده کنید.
روماتیسم پوستی و سرطان پوست
یکی دیگر از داروهایی که برای کنترل عوارض روماتیسم مصرف میشوند، داروهای سرکوبگر سیستم ایمنی مثل مهارکنندههای TNF هستند. این داروها میتوانند خطر ابتلا به انواع سرطان پوست بهخصوص کارسینوم سلول سنگفرشی و بازال را که شایعترین انواع سرطان پوست هستند، در بیماران افزایش دهند. هر دو نوع سرطان بازال و سرطان سلولهای سنگفرشی پوست، رشد بسیار کندی دارند، اما درصورتیکه درمان نشوند میتوانند به لایههای زیرین پوست و حتی استخوان نفوذ کنند.
در مورد سرطان پوست ناشی از مصرف داروهای روماتیسم، پیشگیری بهترین گزینه است. به همین دلیل پزشکان بیمارانی را که داروهای مهارکننده TNF مصرف میکنند، به مراجعه منظم به متخصص پوست توصیه میکنند. بهطورکلی این بیماران باید هر سال معاینه پوستی انجام دهند و هرگونه تغییر یا ضایعات پوستی جدید را به متخصص پوست خود اطلاع بدهند. متخصص پوست در صورت یافتن هر کدام از انواع سرطان پوست میتواند در مراحل اولیه آنها را درمان کند.
تشخیص علائم پوستی روماتیسم
برای تشخیص علائم پوستی روماتیسم باید به متخصص پوست مراجعه کنید. متخصص پوست ابتدا با یک ارزیابی کامل بیمار را معاینه میکند. این ارزیابی شامل موارد زیر است:
- معاینه بدنی
- بررسی تاریخچه پزشکی فردی و خانوادگی
- پرسیدن سوال در رابطه با علائمی که بیمار آنها را تجربه کرده
- غربالگری به کمک تستهای آزمایشگاهی
- در صورت نیاز، بیوپسی و نمونهبرداری از پوست دارای عارضه
همچنین با توجه به اینکه در برخی از بیماریهای پوستی احتمال وجود بیماری روماتولوژیک و درگیری بافت همبند وجود دارد، متخصصان پوست بیماران را برای بررسی بیشتر به روماتولوژیست نیز ارجاع میدهند. این پروسه میتواند به تشخیص زودهنگام و درمان هر بیماری زمینهای دیگری کمک کند. در ادامه برای تأیید تشخیص یک بیماری پوستی خاص روماتیسمی، بیماران برای وجود اتوآنتی بادی (آنتیبادیهایی که بدن بر ضد سلولهای خودی میسازد) مورد آزمایش قرار میگیرند. آزمایشاتی که به تشخیص علت علائم پوستی روماتیسم کمک میکنند عبارتاند از:
- آزمایش خون: آزمایش خون برای بررسی وجود اتوآنتی بادیها مثل فاکتور روماتوئیدی (آزمایش RF) و همچنین نظارت بر روند درمان بیماری روماتیسم انجام میشود
- بیوپسی پوست: در طی بیوپسی، نمونه کوچکی از پوست آسیبدیده برداشتهشده و مورد ارزیابی قرار میگیرد
- ایمونوفلورسانس مستقیم: در این روش، بخش کوچکی از پوست نرمال و سالم برای بررسی زیر میکروسکوپ برداشته میشود. در طی این آزمایش میتوان پروتئینهای ایمنی را که در پوست بیمار رسوب کردهاند، تشخیص داد
درمان علائم پوستی روماتیسم
درمان دارویی اولیه برای بسیاری از علائم پوستی روماتیسم، داروهای کورتیکواستروئیدی مانند پردنیزون است. همچنین ممکن است پزشکان داروهای دیگری ازجمله موارد زیر را تجویز کنند:
- داروهای سرکوبگر سیستم ایمنی مانند متوترکسات، مایکوفنولات، آزاتیوپرین یا سیکلوفسفامید
- داروهای بیولوژیکی سرکوبگر سیستم ایمنی، مثل داروهای ضدالتهابی یا تعدیلکنندههای سیستم ایمنی
- آنتیبیوتیک، ضد قارچ و ضدویروسی برای جلوگیری از بروز عفونت
سخن پایانی از هومکا
در این مقاله در ارتباط با بیماری روماتیسم پوستی، علائم آن و روشهای درمان آنها توضیح دادیم. هدف از این مقاله، افزایش سطح آگاهی تمام افراد جامعه با علائم بیماریهایی نظیر روماتیسم و اقدام بهموقع برای درمان است. امروزه با پیشرفت روشهای تشخیصی میتوان بسیاری از بیماریها را در مراحل اولیه ابتلا تشخیص داد و بهخوبی درمان کرد. اگر فکر میکنید علائم پوستی بیماری روماتیسم را دارید، میتوانید سوالات خود را در بخش پرسش و پاسخ مستقیماً از پزشکان هومکا بپرسید.
توجه داشته باشید که این مطلب، جایگزین نظرات و توصیههای تخصصی پزشکان نیست و هرگز از این مطلب بهعنوان جایگزین توصیه پزشکان استفاده نکنید.







به علت لکه های سطحی و عمقی همرا با خارش زیاد به دکتر آلرژی مراجعه کردم. ایشان بعد از آزمایش و نمونه برداری تشخیص رماتیسم پوستی داده. اما لکه های من همراه خارش است. در صورتیکه علائمی که در بالا ذکر شد بدون خارش هستند. لطفا راهنمایی کنید.
علایم در بیماران طیف مختلفی داره و الزاما از یک الگوی خاص تبعیت نمیکنه. حتی احتمال دیده شدن علائم نادر در بعضی افراد هم وجود داره. به تشخیص پزشکتون اعتماد کنین.
سلام من بدازکلی آزمایش ونمونه برداری دکترم تشخیص رماتسیم پوستی روداد من اول روسینم معلوم شد سینم دور تادورش برداشتن گفتن عفونت کرده بودبایدپیوند زده بشه والان هنوزخوب نشده ولی دست پاهام خیلی بی حس میشن گزگزمیکنن میشه لطفا راهنمای بکنید واین که اصن شب هاخواب نمیرم
سلام به شما
بدون معاینه و بررسی، امکان تشخیص و درمان در بستر مجازی وجود نداره. بهتره اختلالات و عوارض رو با پزشک معالج خودتون در میون بذارین تا براساس شرایط موجود، بهترین راهکار رو ارایه بدن.
روماتیسم پوستی از چی بوجود میاد؟؟ درمان میشه؟
بیماری خودایمنی هست. درمان ریشهکنی نداره.
سلام خسته نباشید یک سال هست که من فهمیدم رماتیسم مفصلی دارم اما حدود ۱۰سال هست که خارش در بعضی نقاط بدن دارم اول ساق پای سمت راستم بود چند سال طول کشید بعد ساق پای چپ شد دکتر پوست رفتم تشخیص ندادن الانم خارش دارم داروی پرد نیزولون وسولفا سالازین وآهن استفاده میکنم اما خارش هنوز رفع نشده. لطفا راهنماییم کنید
سلام به شما
لازمه بررسی کبدی هم انجام بشه. همچنین وجود خارش رو به پزشک معالج روماتولوژی اطلاع بدین تا با عوارض داروها تطبیق داده بشه.
ممنون از شما
سلام خسته نباشید
2سالو۳ماه هست ک از بیماری پسوریازیس رنج میبرم
خیلی مراعات میکنم اما خوب نشده
انگشتان دستم قوزک پام زخم دارند
دکتر پوست زیاد رفتم اما هیچکدوم نگفتن شاید روماتیسم باشه و آزمایش خاصی ندادم.علایم خاصی هم مثل درد مفاصل ندارم
نظر شما چیه؟
سلام به شما
بیماران پسوریازیس باید حتما تحت نظر پزشک فوق تخصص روماتولوژی باشن. علاوه بر اینکه نیاز هست بررسی های بیشتر انجام بشه، درمان های داخلی بیشتر به بهبود اوضاع کمک میکنن.
با سلام ۶ماه از شروع بیماری من میگذره با تشخیص دکتر ایمنی شناسی با پردنیوزن درمانم شروع شد چند وقت بعد قطع شد و هیذروکسی کیلروکین و فستور میخورم اما گاهی چنان میسوزم که واقعا وحشتناکه پیش چه دکتر برم که درمانم بهتر بشه
سلام به شما
این بیماری در بهترین حالت، تحت نظر پزشک فوق تخصص روماتولوژی درمان میشه. اگرچه طول میکشه تا درمان جا بیفته. اگر در تهران هستین به مرکز روماتیسم تهران مراجعه کنین.
سپاس🌷
من انگشت دست هام و پاهام سرد و رطوبت که میشه ورم می کنن حرارت بالای دارند درد میکنن جوری ورم می کنن که نمی شود کفش پوشید
سلام به شما
این موضوع الزاما نشان دهنده مشکل خاصی نیست. ممکنه واکنش دمایی باشه. اما با توجه به اختلال در زندگی، لازمه ضمن معاینه، بررسی های داخلی انجام بشه. از متخصص داخلی کمک بگیرین.