
آزمایشات ناباروری زنان و مردان
امروزه بسیاری از زوجین نابارور به امید بچهدار شدن درمانهای پر هزینه و زمانبر باروری را سپری میکنند. آمارهای نگران کننده در خصوص افزایش نازایی در کشور نشان دهنده شیوع بالای ناباروری اولیه و ثانویه در زوجین است. در ایران شیوع نازایی حدود ۱۵ درصد بوده و سالانه اثرات مخرب اقتصادی و فشارهای روانی بسیاری را بر جامعه تحمیل میکند. طبق نظر متخصصین در صورتی که زوجین به مدت ۱۲ ماه (به ویژه گروه سنی زیر ۳۵ سال) موفق به بارداری نشوند؛ بایستی توسط پزشک متخصص ناباروری و یا متخصص زنان، زایمان و نازایی ویزیت شوند. در معاینات باروری لازم است همسر نیز حضور داشته باشد تا پاسخ دقیقی به پرسشهای پزشک در خصوص سبک زندگی و سلامتی ارائه دهید. مقاله زیر از هومکا را بخوانید تا با انواع آزمایشات ناباروری زنان و مردان آشنا شوید. شما میتوانید برای آزمایش در منزل، تفسیر آزمایش در منزل و سایر خدمات آزمایشگاهی با هومکا تماس بگیرید.
موارد مهمی که در ویزیت اول از شما پرسیده میشود به شرح زیر است:
- سوابق درمانی، به ویژه در مورد بیماریهای مزمن و یا عملهای جراحی
- داروهایی که در حال مصرف کردن هستید
- سوالاتی پیرامون استعمال دخانیات، مشروبات الکلی و مواد مخدر
- سابقه شغلی شما و اینکه در محیط کاری خود با مواد شیمایی و یا پرتوهای رادیو اکتیو در تماس بودهاید
سوالاتی در خصوص سلامت و رابطه جنسی:
- ابتلای قبلی شما به بیماریهای منتقله از راه جنسی
- بررسی عفونتهای ناحیه تناسلی
- بررسی مشکلات احتمالی در حین رابطه
همچنین سوالاتی در خصوص عادات ماهیانه و حاملگی:
- آیا در گذشته حامله شدهاید؟
- در طی سال گذشته عادات ماهیانه شما منظم بوده است؟
- آیا در خونریزیهای ماهیانه حجم خون و یا غلظت و رنگ آن تغییر داشته است؟
- در دورهای که اقدامات پیشگیرانه داشتهاید از چه روشهایی استفاده کردهاید؟

آزمایشهای تشخیص ناباروری در زنان
انواع مختلفی از آزمایشات ناباروری برای زنان توسط پزشکان مورد استفاده قرار میگیرد تا دقت تشخیص خود را به بیشترین میزان ممکن برسانند. بسته به شرایط زوجین ممکن است یک یا تعدادی آزمایش تجویز گردد. پرکاربردترین آزمایشات برای تشخیص ناباروری زنان به ترتیب زیر است:
تست پاپ اسمیر
این آزمایش برای تشخیص سلولهای غیر نرمال در اطراف گردن رحم است. بیماریهایی مثل انواع سرطانها، عفونتهای منتقله از راه جنسی را میتوان با این آزمایش تشخیص داد. هر کدام از این بیماریها میتوانند در روند بارداری تداخل ایجاد کنند.
در سایت Health Line در مورد تست پاپ اسمیر اینگونه میخوانیم:
تست پاپ اسمیر، یک روش غربالگری سرطان دهانه رحم است. این آزمایش وجود سلول های سرطانی روی دهانه رحم را بررسی میکند.
در طی آن، از سلولهای دهانه رحم به آرامی نمونهبرداری خواهد شد. نمونهبرداری در مطب پزشک انجام می شود و بدون درد است.
تست تخمک گذاری
یک آزمایش خونی است که صحت فرایند تخمک گذاری را ارزیابی میکند.
تست هیستروسالپنگوگرافی (HSG)
در این تست رحم و کانال فالوپ جهت وجود هر گونه نقص و یا انسداد بررسی میشوند.
تست ذخیره تخمدانی
در آزمایش AMH تعداد تخمکهایی که برای تخمک گذاری در تخمدان موجود هستند، ارزیابی میشوند.
آزمایش هورمونی LH
هورمون LH توسط واکنش پیچیدهای بین غدههای هیپوتالاموس و هیپوفیز و تاثیر آنها بر تخمدانها و بیضهها کنترل میشود. آزمایش LH، سطح این هورمون را به شما نشان خواهد داد. مقدار هورمون LH قبل از تخمک گذاری به بیشترین مقدار خود در خون میرسد.
آزمایش هورمون پروژسترون
افزایش هورمون پروژسترون در خون نشان دهنده انجام فرایند تخمک گذاری است. با انجام آزمایش پروژسترون این موضوع به خوبی بررسی میشود.
برای ثبت درخواست رایگان میتوانید بر روی دکمه زیر کلیک کنید.
سایر آزمایشات هورمونی
در آزمایشات دیگری میزان هورمونهای مرتبط با تخمک گذاری و هورمونهای هیپوفیزی دخیل در باروری سنجش میشوند.
آزمایشات تصویربرداری
یکی از این تستها بررسی سونوگرافی لگنی برای یافتن بیماریهای رحمی و تخمدانی است. سونوگرافی واژینال نیز به منظور سلامت دستگاه تناسلی تجویز میشود.
هیستروسکوپی
در این روش وسیلهای باریک با قطر کم برای بررسی رحم مورد استفاده قرار میگیرد. این دستگاه مجهز به یک لامپ و دوربین است که به پزشک امکان میدهد بخش داخلی رحم را ارزیابی کند.
لاپاراسکوپی
این روش برای دیدن ارگانهای داخل حفره شکمی از طریق دستگاهی معروف به لاپاروسکوپ انجام میشود. لاپاراسکوپی در واقع یک عمل جراحی کوچک به شمار میآید که در آن پزشک با ایجاد منفذ کوچکی در ناحیه شکمی، اندام های داخلی را بررسی میکند. با این روش میتوان بیماریها نظیر انواع کیستهای رحم، چسبندگی مجاری تخمک گذاری و انواع عفونتها را تشخیص داد.

درمان ناباروری در زنان به چه صورت است؟
موفقیت در درمان ناباروری به چندعامل بستگی دارد که مهمترین آنها به شرح زیر است:
- عامل زمینهای بروز ناباروری
- مدت زمان ناباروی
- سن زوجین
معمولا درمان ناباروری مستلزم صرف هزینههای اقتصادی بالا و صبر زیاد است. در برخی زنان استفاده از یک یا دو روش درمانی برای بهبود وضعیت باروری کفایت میکند. اما برای برخی دیگر ممکن است چندین دوره درمانی برای رسیدن به باروری نیاز باشد. رایجترین روشهای درمانی زنان به شرح زیر است:
القای تخمک گذاری با استفاده از داروهای باروری
این داروها روش اصلی درمان برای زنانی محسوب میشوند که دارای اختلال در فرایند تخمک گذاری هستند. داروهای القای تخمک گذاری با تنظیم و یا تحریک تخمک گذاری باعث بهبود یافتن شرایط باروری میشوند. پزشک درمورد انواع داروها و مزایا و معایب هر کدام با شما صحبت خواهد کرد.
تلقیح داخل رحمی (IUI)
در این روش درمانی اسپرم به طور مستقیم در دستگاه تناسلی قرار داده میشود تا در هنگام تخمک گذاریی سبب بارور شدن تخمک گردد. زمان انجام IUI بستگی به سیکل قاعدگی و داروهای درمانی دارد.
عمل جراحی بای بازگرداندن باروری
برخی مشکلات رحمی نظیر پولیپ های اندومتر، سپتومهای رحمی، بافتهای نکروز شده داخل رحمی را می توان با جراحی هیستروسکوپ درمان نمود. برخی دیگر از نواقص مانند اندومتریوز و چسبندگی داخل لگنی با عمل لاپاراسکوپی قابل درمان است.
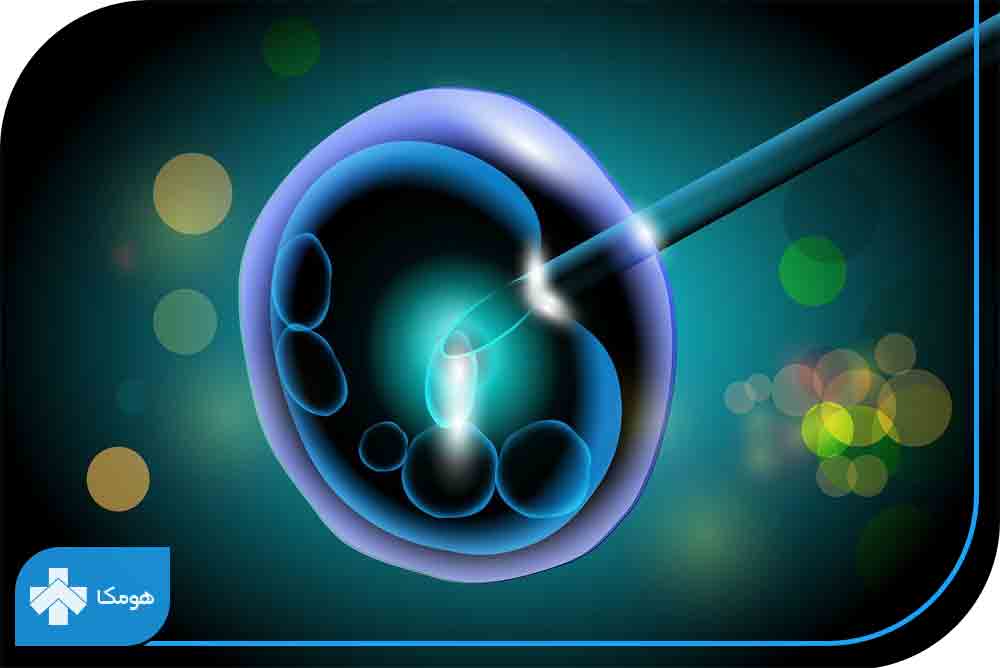
انواع روشهای لقاح آزمایشگاهی
برخی از موارد ناباروری به طور کامل قابل درمان نیستند. در مواردی که حاملگی طبیعی غیر ممکن باشد به واسطه تکنولوژیهای جدید کمک باروری، امکان ایجاد حاملگی وجود دارد. تکنولوژیهای کمک باروری (ART) فناوریهایی هستند که از طریق تلقیح مصنوعی، لقاح آزمایشگاهی و رحم جایگزین کمک شایانی در رسیدن به بارداری میکنند. چند نوع از پر کاربردترین روشهای ART به شرح زیر است:
IVF یا لقاح آزمایشگاهی
در این روش کمک باروری، تخمک از بدن خارج شده و با اسپرم شوهر در آزمایشگاه تلقیح میشود. پس از تلقیح، تخمک بارور شده را به رحم مادر باز میگردانند. این فرایند چهار مرحله دارد که شامل موارد زیر است:
- تحریک تخمدان برای تخمک گذاری
- گرفتن تخمک از بدن مادر
- لقاح آزمایشگاهی تخمک و اسپرم
- انتقال تخمک بارور شده به رحم مادر
ICSI یا تزریق درون سیتوپلاسمی اسپرم
در این روش به صورت مصنوعی یک اسپرم سالم به داخل تخمک تزریق میشود. روش ICSI زمانی مورد استفاده قرار میگیرد که اسپرم مرد قادر به حرکت نبوده و یا مورفولوژی آن دچار نقص باشد.
روش هچینگ کمکی
در این روش که برای ارتقا شانس موفقیت IVF انجام میشود سطح خارجی جنین شکل گرفته در فضای آزمایشگاه، به صورت مصنوعی و با ایجاد یک منفذ کوچک سست میشود. این منفذ را می توان با روش مکانیکی، شیمیایی و یا لیزر ایجاد کرد. این تغییرات پوستهای در جنین، به لانه گزینی دیواره رحمی کمک میکند.
عوارض احتمالی روشهای لقاح آزمایشگاهی چیست؟
چند قلو زایی: از شایعترین عارضه روشهای کمک باروری میتوان به چند قلوزایی از جمله دو قلو، سه قلو و حتی چهار قلو زایی اشاره کرد. در این بارداریها ممکن است نوزادان به صورت نابالغ و زودتر از اتمام دوره بارداری به دنیا آیند و عوارض ناخواستهای را برای آنان به دنبال داشته باشد.
ایجاد سندرم تحریک تخمدانی (OHSS)
داروهایی که برای تحریک تخمک گذاری مورد استفاده قرار میگیرند در برخی افراد سبب ایجاد سندرم OHSS میشوند. در این سندرم تخمدانها متورم و دردناک شده و علائمی همچون دردهای شکمی، نفخ و تهوع را به دنبال دارد که حدود یک هفته یا بیشتر پس از مصرف داروها ادامه مییابد.
خونریزی یا عفونت
همانند سایر عملهای جراحی، احتمال خونریزی و یا عفونتهای بیمارستانی در روشهای کمک باروری نیز وجود دارد.
انواع آزمایشات ناباروری مردان
باروری در مردان مستلزم این است که بیضهها بتوانند به مقدار کافی اسپرم سالم تولید کرده و این اسپرمها به درستی به تخمکهای رها شده در واژن برسند. در آزمایشات ناباروری مردان تمامی این مراحل بررسی شده تا نقص موجود در فرایند تشخیص داده شود. در ابتدا پزشک معاینه بالینی از شرایط جسمانی و دستگاه تناسلی انجام میدهد. در ادامه بسته به شرایط فرد آزمایشهای زیر تجویز میشوند:
آزمایش بررسی مایع منی
در این آزمایش یک نمونه اسپرم از فرد دریافت میشود. آزمایشگاه اسپرمهای موجود در نمونه را آنالیز کرده و ویژگیهای حرکتی و شکل فیزیکی آن را گزارش میکند.
آزمایش هورمونی
یک نمونه خونی جهت بررسی سطح هورمون تستسترون و سایر هورمونهای مردانه از فرد دریافت میشود.
برای ثبت رایگان درخواست میتوانید بر روی دکمه زیر کلیک کنید.
آزمایش ژنتیک
این آزمایش برای یافتن ریشههای احتمالی یک نقص ژنتیکی در بروز ناباروری انجام میشود.
بیوپسی از بافت بیضه
در این روش یک نمونه بافتی از بیضه برای بررسی فرایند تولید اسپرم دریافت میشود.
آزمایشات تصویر برداری
در موارد خاصی ممکن است MRI مغز و سونوگرافی تناسلی نیز انجام گردد.

درمان ناباروری در مردان چگونه است؟
اصلاح سبک زندگی
تغییر سبک زندگی و برخی از عادات روزانه میتواند شانس باروری را افزایش دهد. برای مثال دوری کردن از محیطهای آلوده به مواد شیمیایی، برخورداری از برنامه غذایی مغذی، فعالیتهای ورزشی منظم و بهبود رابطه جنسی با همسر از چنین مواردی هستند.
تجویز دارو
برخی داروها بر میزان و تحرک اسپرمها تاثیر مثبت دارند و شانس باروری را افزایش میدهند. این داروها با بهبود عملکرد بیضهها باعث تولید اسپرمهای سالمتری میشوند.
جراحی
در برخی موارد که مجاری انتقال اسپرم مسدود شدهاند عمل جراحی قادر است باروری را به فرد بازگرداند. در برخی بیماریهای دیگر مثل واریکوسل عمل جراحی اختلال پیش آمده را بر طرف میکند.
القای اسپرم
در این روش با تحریک تولید اسپرم، شانس باروری دو چندان میشود. در برخی مردان میزان اسپرم در مایع منی بسیار پایینتر از حد نرمال است که با روش های درمانی میتوان شمار اسپرمها را در مایع منی ارتقا داد.
کنترل احساسات در طی دوره درمانی
با استراتژیهای زیر میتوانید با روحیه و انرژی بالاتری دوره درمانی خود را سپری نمائید:
احساسات خود را بیان کنید
در خیلی از شرایط امکان دارد به دلیل اتفاقات گذشته و یا شرایط پیش آمده دچار احساس خشم و یا گناه شویم. در چنین مواردی بهتر است در خصوص احساسات پیش آمده با یکی از دوستان مثبت نگر و قابل اعتماد خود صحبت کنید.
با عزیزانتان بیش از پیش در ارتباط باشید
همنشینی و گفتگو با همسر، خانواده و دوستان همواره تعدیل کننده احساسات و کاهش دهنده حس اضطراب و تنهایی است. پس سعی نمائید روحیه خود را با روابط انرژیزا ارتقاء دهید.
ورزش و تغذیه سالم
ورزشهای سبک روزانه و منظم همراه با تغذیه مناسب یکی از موارد مهم در عملکرد درست اندام های شما به ویژه مغز است که سبب شادی و تندرستی هر چه بیشتر میشود.
آزمایش در منزل با هومکا
مجموعه هومکا برای ارائه خدمات آزمایشگاهی و درمانی با مراکز معتبر همکاری دارد. آزمایش در منزل هومکا تحت پوشش بیمههای پایه و تکمیلی است. برای ثبت رایگان درخواست میتوانید با شماره ۰۲۱۶۷۳۷۱ تماس بگیرید یا بر روی دکمه زیر کلیک کنید. همکاران ما با شما تماس گرفته و چگونگی ارائه خدمت را در اختیار شما قرار خواهند داد. تجربه خود از هومکا را با دیگران به اشتراک بگذارید.
سوالات متداول
پرسش و پاسخ با پزشک




